Le patient est un homme de 50 ans qui est venu en 2012 se plaindre de douleurs à la hanche gauche. Avant cette visite, le patient a subi une arthroplastie de la hanche gauche en 2011, effectuée par des chirurgiens orthopédistes d’un autre établissement. Le patient s’était plaint d’une douleur intense qui, selon lui, avait augmenté depuis son opération.
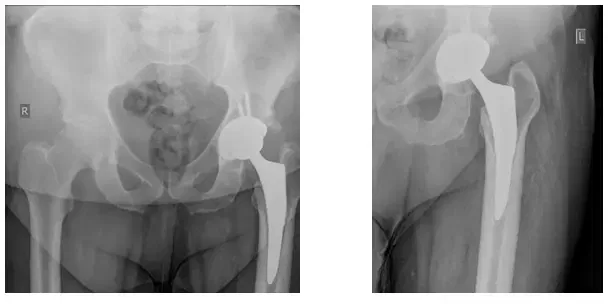
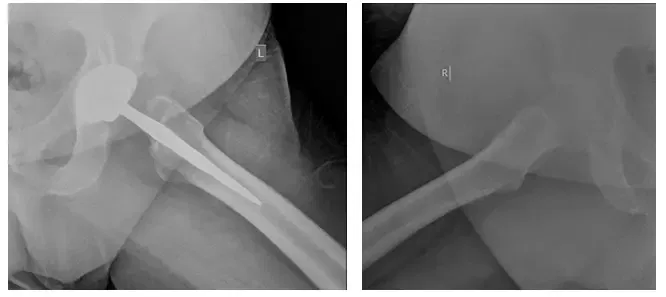
Quatre vues ont été prises : AP Pelvis (en haut à gauche), AP gauche Hanche (en haut à droite), Grenouille latérale gauche (en bas à gauche), Grenouille latérale droite (en bas à droite)
Les radiographies révèlent une ostéolyse dans l’acétabulum avec un relâchement possible de la composante fémorale. Le relâchement est mieux vu par rapport à la radiographie antérieure.
Les options ont été discutées avec le patient ainsi que les risques accrus qui peuvent être associés à la chirurgie de reprise de la hanche. Quelques-uns des risques discutés comprenaient, sans toutefois s’y limiter, l’infection, la thrombose profonde et diverse, la raideur, le relâchement de l’implant, l’aggravation persistante de la douleur, les lésions nerveuses ou vasculaires, la guérison nécessitant éventuellement une transfusion, la perte de sensation, l’instabilité et la mortalité.
Nous avons demandé des rapports opératoires plus précoces alors qu’il était conseillé au patient d’obtenir une aspiration de la hanche gauche pour tester le nombre de cellules avec différentiel, culture et sensibilité – aérobie, anaérobie et acide rapide. Le patient a également été informé de ne pas prendre d’antibiotiques pendant au moins 2 semaines avant de subir l’aspiration. Il a également été conseillé au patient d’obtenir un scanner de la hanche gauche et d’obtenir des laboratoires osseux métaboliques contenant de la 25-hydroxyvitamine D. Le patient a ensuite fait un suivi pour examiner les résultats des tests.
L’aspiration avait indiqué que le patient était positif au SARM dans ses narines et avait une prothèse articulaire D / T infectée. Les résultats ont également révélé que le patient avait une VS élevée et un nombre élevé de cellules. Le patient a été informé que la meilleure approche pour lui serait une reconstruction par étapes, que le patient avait choisi de procéder.
La hanche gauche THA a été réalisée en 2012.
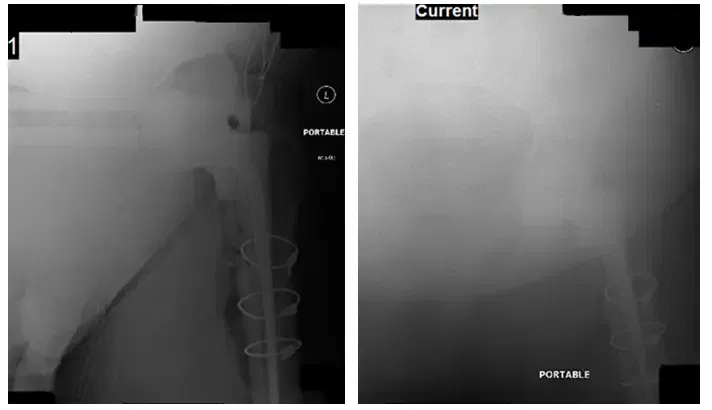
Radiographie de la hanche gauche pendant le fonctionnement
Le patient a fait un suivi 6 semaines après sa chirurgie de mise en place d’espaceurs et a apporté de nouvelles radiographies à examiner. À ce stade, après l’opération, la cicatrice du patient avait bien guéri et il avait une amplitude de mouvement modérément restreinte. On a conseillé au patient d’obtenir une aspiration de la hanche gauche et de suivre les résultats. On lui a également demandé de continuer à prendre des antibiotiques par ID et d’arrêter 2 semaines avant l’aspiration.
Lors du suivi, la chirurgie de reprise a été discutée avec le patient ainsi que de tous les risques, avantages et options alternatives. Le patient comprenait les risques sous-jacents associés, y compris, mais sans s’y limiter, ceux énoncés précédemment.
Le retrait de l’entretoise et la révision de la THA de la hanche gauche ont été réalisés en 2013.
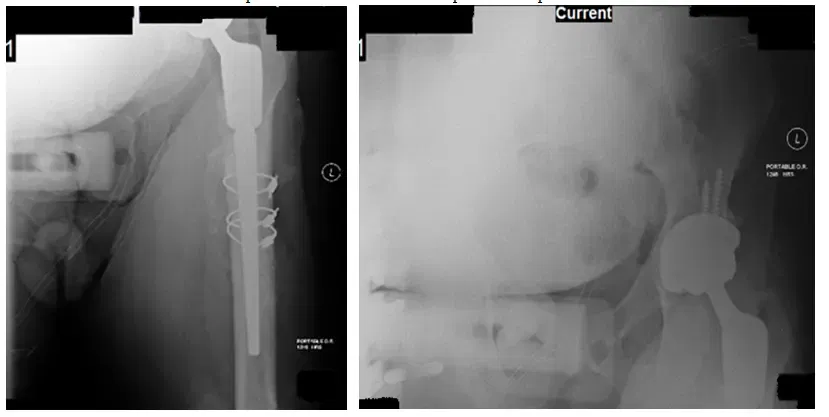
Radiographies de la hanche gauche pendant le fonctionnement
Les radiographies montrent des changements peropératoires, y compris la mise en place de THA à longue tige, 2 vis fixant l’acétabulum et des fils de cerclage entourant le fémur. Les radiographies montrent également un ostéolisme trochantérien étendu de la tige fémorale proximale d’un tiers qui est fixée avec des fils de cerclage.
Le patient a fait un suivi environ 4 semaines après le retrait de l’espaceur et la révision de la THA gauche avec de nouvelles radiographies à examiner. Le patient présentait une restriction modérée de son amplitude de mouvement, une diminution de sa force et une atrophie. On lui a conseillé de continuer à prendre de l’aspirine 325 mg deux fois par jour, de la vitamine D3 5 000 UI par jour, et de suivre dans 6 semaines avec de nouvelles radiographies pour surveiller la progression postopératoire.
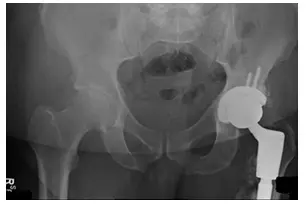
Lors du suivi, le patient ressentait un bon soulagement et n’avait aucune douleur. À l’examen, il n’avait aucune tendresse pour le grand trochanter des membres inférieurs gauche et inférieurs. Lors des suivis ultérieurs, les radiographies examinées étaient normales et ont montré qu’il n’y avait pas de fracture déplacée aiguë.
Il a été conseillé au patient de commencer à porter du poids comme toléré et de continuer à prendre 5 000 UI de vitamine D3 par jour. Le patient est ensuite venu 6 semaines plus tard pour un suivi et s’est présenté avec une raideur minimale. On lui a demandé de poursuivre le plan de traitement précédent, y compris de continuer à prendre 5 000 UI de vitamine D3 par jour et de porter le poids selon les tolérances. Le patient s’est très bien comporté par la suite.
*Les identificateurs et les dates des patients ont été modifiés pour protéger la vie privée des patients.





